Содержание статьи
Лейомиома матки – наиболее частое новообразование женского детородного органа. Интрамуральная миома располагается в мышечном слое матки. В настоящее время хирурги выполняют до 50-70% оперативных вмешательств по поводу миомы матки в гинекологических стационарах. Чаще врачи, проявляя излишнюю онкологическую настороженность, удаляют матку. После операции женщина лишается возможности родить ребёнка, нарушается качество её жизни. Узнав о наличии миомы, пациентки впадают в состояние стресса. Не стоит волноваться. Если у вас выявили интрамуральную миму матки, позвоните. Мы организуем консультацию ведущих специалистов клиник лечения миомы матки в Москве.
Наши специалисты будут сопровождать вас на всех этапах диагностики и лечения. Вы имеете возможность прислать свою медицинскую документацию и получить консультацию эксперта по e-mail. Врачи клиник лечения миомы, с которыми мы сотрудничаем, бережно относятся к женскому детородному органу. Эндоваскулярные хирурги при интрамуральной миоме выполняют эмболизацию маточных артерий. Это эффективная и безопасная процедура. После неё исчезают или значительно уменьшаются в объёме миоматозные образования, восстанавливается структура матки и репродуктивная функция, проходят симптомы заболевания.
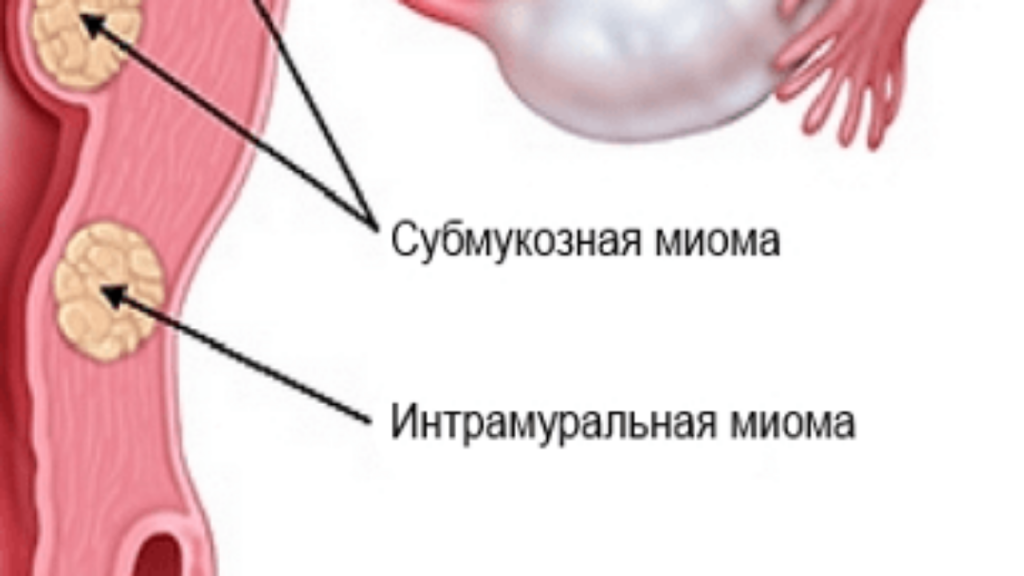
По локализации миоматозного узла различают следующие виды миомы:
Наиболее часто встречается интрамуральная лейомиома. Она приводит к возникновению болей внизу живота, нарушению менструального цикла или ощущению давления в тазу. Субсерозная лейомиома причиняет дискомфорт, который связан с её размерами и давлением на окружающие ткани. Субмукозная лейомиома приводит к возникновению длительных выраженных кровотечений.
В 80% случаев встречаются множественные миомы матки с различным числом узлов неодинаковой формы и величины. У 95% пациенток лейомиома развивается в теле матки, в 5% – в шейке органа.
По размеру в сантиметрах и неделях беременности различают следующие виды лейомиом:
На основании клинических и ультразвуковых данных, учитывающих размеры, локализацию и количество миоматозных узлов, выделяют 4 типы лейомиом. К первому типу миом относятся множественные мелкие интрамуральные или субсерозные узлы менее 3 см при отсутствии субмукозных узлов. При втором типе миомы врачи обнаруживают один или множественные интрамуральные или субсерозные узлы, размер которых варьирует от 3 до 6 см при отсутствии субмукозных новообразований. Для третьего типа миомы характерно наличие множественных интрамуральных или субсерозных узлов, размер которых превышает 6 см и отсутствие субмукозных образований. Четвёртый тип характеризуется одним или большим количеством интрамуральных или субсерозных узлов и подозрением на наличие субмукозного узла.
Интрамуральная лейомиома матки – что это такое? Многие гинекологи считают, что интрамуральная миома является доброкачественной опухолью, которая может преобразоваться в злокачественное новообразование. Некоторые ученые считают, что новообразование является результатом очагового разрастания мышечного слоя матки. Миома может возникать только на тех участках, где есть сложное переплетение мышечных волокон. Эти зоны называют участками риска развития дистрофических нарушений. Под влиянием различных неблагоприятных факторов в них может возникать гипоксия. Недостаточное поступление кислорода повышает склонность мышечных клеток к делению и разрастанию на фоне нормального выделения половых гормонов.
Гладкомышечные волокна сохраняют склонность к разрастанию с эмбрионального периода развития плода. Они проходят длительный период развития – от 14 до 30 недель гестации. В это время волокна легко подвергаются мутациям под воздействием различных внешних причин или материнских факторов: половых и тропных гормонов, факторов роста. Мутированные клетки начинают стремительно делиться после первой менструации под действием эстрогенов.
Различают следующие основные факторы риска, которые запускают процесс развития интрамуральных узлов миомы матки:
Основным травмирующим фактором, который вызывает рост интрамуральной миомы матки, является менструация. В результате деления повреждённой клетки миометрия в мышечном слое матки образуется узел.
Интрамуральная миома матки проявляется следующими симптомами:
При некрозе интрамурального миомного узла из влагалища выделяются сгустки крови, у пациентки повышается температура тела, появляются симптомы интоксикации.
Врачи клиник, с которыми мы сотрудничаем, дифференцировано подходят к обследованию пациенток с симптомами интрамуральной миомы матки. Гинекологи во время первичного осмотра пациентки проводят бимануальное гинекологическое обследование. С помощью этой диагностической процедуры гинекологи имеют возможность определить наличие больших миоматозных узлов. Поскольку маленькая интрамуральная миома протекает бессимптомно, её можно выявить только время ультразвукового исследования органов малого таза. Наши специалисты проводят ультразвуковое исследование с помощью трансвагинального и трансабдоминального датчика. Исследование при помощи трансвагинального датчика позволяет уточнить количество, размеры, расположение и состояние миоматозных узлов, выявить эндометриоз.
Для определения степени поражения матки и расположенных поблизости органов врачи используют магнитно-резонансную или компьютерную томографию. При необходимости дифференциальной диагностики интрамуральной субсерозной миомы со злокачественными опухолями репродуктивных органов выполняют диагностическую лапароскопию. Исключить злокачественный характер новообразования помогает определение уровня онкомаркеров.
Гинекологи применяют 2 вида лечения лейомиомы матки – консервативное и хирургическое. Чаще консервативную терапию проводят с помощью гормональных препаратов. Показаниями к гормональной терапии считают наличие миоматозных узлов размером 2-4 см, отсутствие быстрого роста миомы, нарушения функции смежных органов и противопоказаний к применению лекарственных средств. Эффективность медикаментозной терапии интрамуральной миомы матки ограничена, так как препараты обладают широким спектром побочных эффектов, часто наступают рецидивы заболевания после отмены лекарственных средств.
В настоящее время наиболее востребованным методом лечения лейомиомы матки является оперативное вмешательство. Возможность применения хирургических методов часто зависит от клинической симптоматики, скорости роста миоматозных образований и заинтересованности женщины в реализации репродуктивной функции. Гинекологи считают, что основным критерием для применения хирургического метода лечения миомы является размер миоматозных узлов более 3 см с выраженными клиническими признаками заболевания.
Традиционные методы оперативного лечения включают гистерэктомию (удаление матки) и миомэктомию («вылущивание» миоматозных образований с сохранением детородного органа). Эти оперативные вмешательства сопровождаются причинением тяжёлой травмы, медленной реабилитацией, серьёзными послеоперационными осложнениями и долгосрочным неблагоприятным воздействием на функцию яичников после удаления матки. У 34 % женщин через 2 года после перенесенной гистерэктомии появились перименопаузальные симптомы и дисфункция яичников. Возраст наступления менопаузы сократился на 4 года по сравнению со среднепопуляционным возрастом наступления климакса. По этой причине гинекологи клиник, с которыми мы сотрудничаем, при интрамуральной лейомиоме матки предлагают пациенткам выполнить эмболизацию маточных артерий. После этой процедуры у женщин восстанавливается нормальная структура матки, функция яичников, улучшается качество половой жизни, восстанавливается детородная функция.
Эмболизация маточных артерий – это современное органосохраняющее оперативное вмешательство, которое представляет собой лечение миомы матки путём блокирования кровотока по артериям, снабжающим фиброматозные узлы питательными веществами и кислородом. После прекращения кровотока они уменьшаются в размерах, замещаются соединительной тканью и перестают функционировать.
Женщины после эмболизации маточных артерий избавляются от беспокоящих симптомов и испытывают улучшение качества жизни. Процедуру выполняют при интрамуральной лейомиоме матки. Также эмболизацию маточных артерий выполняют при наличии следующих показаний:
После выполнения процедуры время реабилитации составляет 1–2 недели, время пребывания в стационаре – от 3 до 7 дней. В некоторых случаях наши эндоваскулярные хирурги выполняют эмболизацию маточных артерий в качестве подготовительного этапа перед миомэктомией. Миомэктомия может приводить к значительной потере крови в случаях наличия больших или множественных интрамуральных миоматозных узлов в результате их гиперваскуляризации. В случаях повышенного риска массивного кровотечения проводят эмболизацию маточных артерий, а затем, в технически более выгодных условиях, лапароскопическую миомэктомию.
К одним из новых неинвазивных методов хирургического лечения интрамуральной лейомиомы матки относят фокусированную ультразвуковую аблацию. Данный метод основан на нагревании тканей узлов высокоинтенсивным фокусированным ультразвуком, в результате чего происходит некроз узлов. Фокусированную ультразвуковую аблацию применяют для лечения миоматозных узлов диаметром до 9 см. Процедуру производят амбулаторно без наркоза и специальной предварительной подготовки. После аблации видимых узлов сохраняется риск рецидива миомы. Новые образования могут начать расти из оставшихся зачатков миомы. Этого не происходит после эмболизации маточных артерий.
Список литературы:
Ведущие специалисты
Наши услуги
Регистрация